第3波に立ち向かう コロナ病棟最前線 命が消える最期のときに、家族に会えない ・・・新型コロナとの戦いは「人道」の問題だ
 コロナ病棟では病棟全体がレッドゾーンとなり、病棟内では原則として防護服とN95マスクを着用して作業する(写真:Shibuya Atsushi/jrcs)
コロナ病棟では病棟全体がレッドゾーンとなり、病棟内では原則として防護服とN95マスクを着用して作業する(写真:Shibuya Atsushi/jrcs)
新型コロナウイルス感染症の強烈な第3波が全国に襲いかかっている。第1波、第2波と比べ感染傾向はどのように変化したか。そして医療の逼迫(ひっぱく)もささやかれる中、医療従事者の身に何が起こっているのか。新型コロナウイルス専用病棟の最前線をリポートする。
第1波、2波と経験を重ねることで わかってきた新型コロナとの戦い方
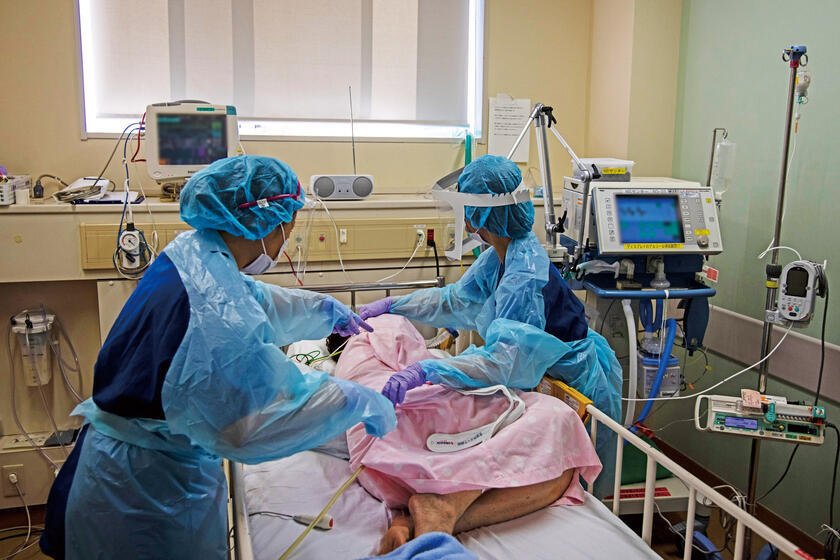 救命救急センター HCUの病室内。患者には高齢者が多く、必然的に介助の必要な方も。治療薬もレベルによって4種の薬を使用し、症状に合わせて一人一人の処方が異なるため、管理にも細心の注意を払う(写真:Shibuya Atsushi/jrcs)
救命救急センター HCUの病室内。患者には高齢者が多く、必然的に介助の必要な方も。治療薬もレベルによって4種の薬を使用し、症状に合わせて一人一人の処方が異なるため、管理にも細心の注意を払う(写真:Shibuya Atsushi/jrcs)
新型コロナウイルス感染症の指定病院として、初期からコロナ患者の対応に当たってきた東京の武蔵野赤十字病院。武漢からのチャーター便や横浜のクルーズ船の陽性患者を収容し、第1波のピーク時には重症者が70人超、人工呼吸器をつけた症例が33例ほどあった。当初は有効な薬も不明な中、新型コロナウイルス感染症という未知の病気と戦い続け、その中で見えてきたことがある。接触と飛沫感染、そして換気。この3つの対策をしっかりとやれば、感染コントロールができるということだ。事実、感染疑いの患者や陽性と判明している患者と接している救急外来の職員は、これまでの間、一人も感染せず、施設を閉鎖することなく治療を続けている。
感染流行の第3波が到来し、救命救急科の医師・原田尚重部長と救命救急センターHCU(高度治療室)の宮本加奈子看護師長が口をそろえて言うのは、第1波のときより高齢の患者が増え、同じ重症患者でも重症度が高くなっている、ということだ。
重症患者の増加に伴い、より負荷のかかる看護業務に邁進(まいしん)する新型コロナウイルス専用病棟(以下、コロナ病棟)のスタッフたち。同病棟の古澤恭子看護師長に頭から離れない光景は、とたずねると、第1波の最中、初めて新型コロナで亡くなられた患者さんをお見送りした時のことを振り絞るように話してくれた。
「ご遺体は滅菌のバイオシールに包まれてお顔も見えず、ご家族も会えない。亡くなられたのは3人の息子をもつお母さんで、せめて出棺する車を院外で見送れるよう、車の出る時刻と通る場所をご家族にお伝えしました。家族にとってもつらい別れですが、その方を看護していたスタッフも、とても切ない思いをしました。患者さんにもっと寄り添ってあげたいし、お見送りの時ぐらいは患者さんとご家族を会わせてあげたい…でも、それが許されない。災害時とも言える状況下で、この『看取(みと)り』のストレスは大きく、コロナ病棟の看護師の心を守るためにも、お見送りの方法を考える必要がありました」

「最期のときに家族に会えない。これは医療の領域を超え、人道の問題だ」と断言するのは、原田部長だ。
「最後まで手を尽くすのは医療の責務。その先、家族に会えないまま荼毘(だび)に付されるのは人間の尊厳に関わる人道の領域として、立ち向かわなくてはならない」
武蔵野赤十字病院では、防護服に在庫の不安があっても、お見送りの際に家族に防護服を提供してお別れの機会を設けるようになった。また、亡くなるかもしれない患者さんには、5分だけでも家族が会える体制を整えた。
実際に病室に入ったご家族から「本当にいい時間を作っていただいた」と感謝の言葉をもらい、スタッフも励まされたという。
もちろん、これらの対応は感染制御チームと調整して行う。その背景には、第1波、第2波と経験を積み重ねた現場の知見が生きた。
医療だけでなく、全ての人に まだまだ、できることはある
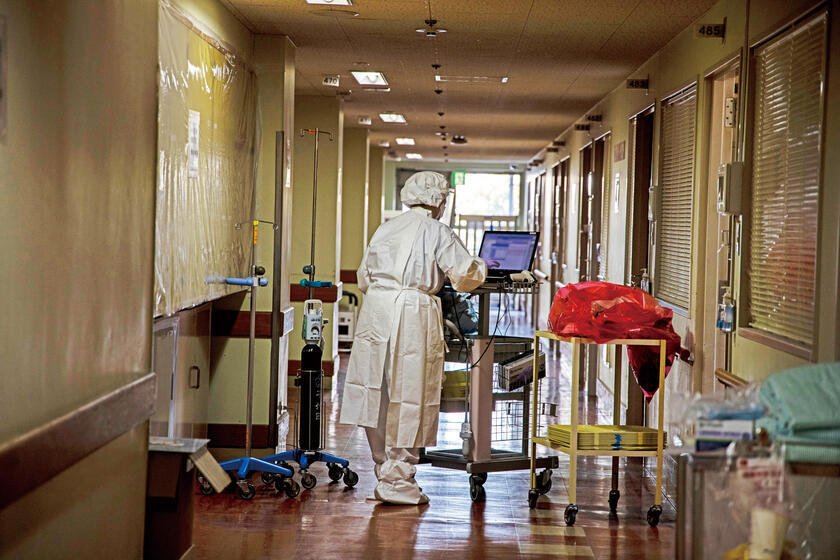 新型コロナウイルス専用病棟で作業する看護師。気密性の高い防護服での作業は冬でも2時間が限界で、全身が汗だくになる。昨年夏には1時間半の作業で看護師が熱中症になり、業務中に倒れてしまった(写真:Shibuya Atsushi/jrcs)
新型コロナウイルス専用病棟で作業する看護師。気密性の高い防護服での作業は冬でも2時間が限界で、全身が汗だくになる。昨年夏には1時間半の作業で看護師が熱中症になり、業務中に倒れてしまった(写真:Shibuya Atsushi/jrcs)
原田部長は現在の状況をこう指摘する。
「自宅待機中の陽性者が急激に悪化して救急車で運ばれるケースが増えている。このパターンが増え続けていくのは良くない」
原田部長は、市中感染が広がっているなかで、病院以上に行政(保健所)が疲弊しており、濃厚接触者や感染者の精査に関与できなくなっているのではないか、と危惧している。ただし、原田部長自身は医療が逼迫しているとは考えていない。1年たって分かってきたことも多く、工夫の余地があるからだ。設備がなくとも現場で知恵を絞り工夫して医療に当たることが、救急医療の真髄。救急医療のエキスパートである原田部長の「まだ、できることはある」という言葉は重い。
原田部長は救急病院として重症患者を受け入れるために出口戦略の重要性を強調する。
現在、発熱や味覚障害など新型コロナウイルス感染症の症状が表れてから10日(重症者は20日)たち、かつ平熱になり、呼吸器系の症状が治まるなど医師の判断で回復が認められれば周囲に感染しないということがわかってきた。したがって、そのような患者は一般病床での受け入れが可能となる。東京都には約10万床のベッドがあり、新型コロナの患者を収容していない医療機関がその1割(1万床)程度でも受け入れ、うまく連携・運用できればキャパシティはまだまだあるはずだと、原田部長は言う。
「現場の医療従事者は医療崩壊などと絶対に言えないし、言うべきではない。新型コロナウイルスの正体もわかってきた今、過剰に恐れることなく工夫を重ねていけば、必ず乗り切れると信じています」
「我慢しています、でも、今にも叫び出しそうになるんです…」
「今にも叫びだしそうになる」、そう本音を吐露する看護師がいる。古澤看護師長は「使命感だけで働き続けるには限界があります」と、コロナ病棟の看護師たちの疲弊に胸を痛める。
「4月から“今は災害時よ”、とスタッフを鼓舞してきました。でも終わりの見えない戦いが続く中で、耐え切れなくなっている者も出てきています」
日々、感染予防に神経をとがらせ、家と病院を往復する自粛生活を続ける看護師たちは、時にはメディアの報道にも心が折れそうになるとか。
「マスクをしないで繁華街で集まっているとか。そういう報道にも看護師たちは傷つくんです。社会全体で、感染予防のためにできることは、まだある、と思います」
猛烈な感染拡大となった今、最前線の医療従事者たちの負担を減らすためにも、我々にできる大切なことは、「基本的な感染予防対策」をきちんと行うこと、なのだ。
最前線からの声(1)新型コロナウイルス 専用病棟の古澤看護師長

正月後から患者数が増え、長い自粛生活の果てに入院というストレスもあってか、ひどい暴言を投げつける患者さんもいて、これまで使命感でやってきたスタッフも、かなり心配な状態です。終わりが見えない状況で、いつ割れるかわからないガラスの上を一歩ずつ踏みしめているようで、早急に心のケアが必要です。
最前線からの声(2)救命救急センターHCU(高度治療室) 宮本看護師長

新型コロナでは75歳以上の高齢者、かつ基礎疾患のある方は人工呼吸器が必要となるケースが多いです。元々体力が落ちている方が一度つけると、一生、外せなくなってしまうリスクもあるので、人工呼吸器を本当に望むかを毎回、確認しますが、ご家族にとてもつらい判断を聞くことになります…。




